Was unsere Patienten sagen
Corona: Zurück zur „neuen Normalität“
Als einziges reproduktionsmedizinisches Zentrum in Wien hat das Wunschbaby Institut Feichtinger auch während der Ausgangsbeschränkungen unter strengsten Sicherheitsmaßnahmen Behandlungen durchgeführt und konnte so die Versorgung von akuten Fällen ermöglichen.Als Mitte März aufgrund der steigenden COVID-19 Zahlen die Bundesregierung in Österreich Ausgangsbeschränkungen verkündete war die Unsicherheit auch im Bereich der Reproduktionsmedizin hoch. In den fast 40 Jahren, die das Institut nun besteht, hat es eine vergleichbare Situation noch nicht gegeben! Die Auswirkungen von COVID-19 auf die Gesundheit der Allgemeinheit und auch auf die von werdenden Müttern und deren ungeborenen Kindern war schwer abzusehen. Aufgrund der eskalierenden Situation in Italien und mehreren anderen europäischen Staaten hat deshalb die europäische Gesellschaft für Reproduktionsmedizin am 17. März eine entsprechende Empfehlung herausgegeben alle laufenden IVF Behandlungen zu beenden und nur Behandlungen fortzuführen, die nicht verschoben werden können wie etwa den Fertilitätserhalt von Krebspatientinnen. Auch die österreichischen Fachgesellschaften haben sich diesen Empfehlungen angeschlossen. Das Wunschbaby Institut Feichtinger hat bereits davor, am 12. März eine interne Leitlinie verfasst wie in Zeiten der Pandemie vorzugehen ist und welche Sicherheitsmaßnahmen getroffen werden müssen. Durch diese Vorkehrungen und die Einhaltung höchster Sicherheitsvorkehrungen konnte das WIF als einzige Anlaufstelle in Wien für Frauen, die vor einer akuten Krebsbehandlung standen und sich ihre Fruchtbarkeit erhalten wollten weiterhin eine Grundversorgung gewährleisten. Wir konnten diese Patientinnen einfach nicht im Stich lassen.Internationale Medien berichteten, dass tausenden Paaren aufgrund der Sperre vieler IVF Institute die letzte Chance genommen wird sich ihren Traum vom eigenen Kind zu erfüllen (siehe: https://www.theguardian.com/world/2020/apr/12/thousands-lose-last-hope-of-having-a-baby-as-lockdown-closes-ivf-clinics). Auch in Österreich kam es kurzfristig zu einer Sperre der meisten IVF Institute. In einer Situation, in der die biologische Uhr bereits sehr fortgeschritten ist, kann die Verschiebung einer Kinderwunschbehandlung um 1-2 Monate bereits fatale Folgen haben. Einige Frauen haben sich deshalb in dieser schwierigen Zeit an uns gewandt da wir ihre einzige Möglichkeit waren ihre möglicherweise letzte Chance auf eine Behandlung zu nützen. Auf der anderen Seite wurden Behandlungen, welche sich aufschieben ließen entsprechend der Empfehlungen möglichst aufgeschoben.Mit der langsamen Rücknahme der Ausgangsbeschränkungen aufgrund der sich entspannenden Situation sind wir unter weiterer Einhaltung aller Sicherheitsmaßnahmen froh wieder sämtliche Behandlungen für alle Kinderwunschpaare anbieten zu können.Liebes Wunschbaby Team!
Nach einem langen Weg, mit vielen Höhen und Tiefen, auf dem Sie uns auf Ihre ganz besondere Art begleiteten, wurde unser Wunder wahr. Wir überlegten lange auf welche Weise wir Danke sagen könnten, mussten aber feststellen, dass alles unzureichend wäre, um die Dankbarkeit auszudrücken, die wir empfinden: Danke! Familie H.Sehr zufrieden
Wir wurden sehr freundlich empfangen (Die wohl freundlichste und netteste Dame an der Anmeldung die ich je bei einem Arzt erlebt habe) und auch die weitere Behandlung war sehr zufrieden stellend. Es wurde gut voraufgeklärt und die Möglichkeiten aufgezeigt. Auch bei den Folgeuntersuchungen z.b. im Ultraschall nahm sich Dr. Feichtinger immer Zeit alles zu zeigen und zu erklären.Super Betreuung
Hervorragende Behandlung und Service. Manchmal etwas schnell. Details bei Rezepten und Medikamenten sollten genauer erklärt werden. Wir waren dennoch sehr zufrieden.Empfehlen wir weiter! Sehr zufrieden
Sehr gute Betreuung, ganz individuell, wir fühlten uns zu jedem Zeitpunkt gut betreut, sehr freundliches und äußerst kompetentes Personal.Lesen Sie mehr

ICSI – Intrazytoplasmatische Spermieninjektion
Im Gegensatz zur IVF wird bei dieser Methode ein Spermium ausgesucht und in die Eizelle injiziert.
Was steckt hinter den Begriffen IVF und ICSI?
Indikation
Eine intrazytoplasmatische Spermieninjektion ist dann indiziert, wenn ein schlechter Samenbefund beim Mann die Ursache für ungewollte Kinderlosigkeit darstellt.
Bei zu geringer Anzahl der Spermien, eingeschränkter Beweglichkeit und/oder erhöhtem Anteil an fehlgebildeter Spermien, ist eine Befruchtung auf „natürliche“ Weise nicht möglich und muss daher mittels Mikroinjektion unterstützt werden.
Erfolgschancen
Die Chance, mit Hilfe einer ICSI -Behandlung schwanger zu werden, liegt bei 30–40 Prozent pro Zyklus, abhängig von Alter des Patientenpaares, hormoneller Ausgangssituation, Grunderkrankungen (Diabetes mellitus, Bluthochdruck...), und Lifestylefaktoren (Übergewicht, Stress, Nikotinabusus, übermäßiger Alkoholkonsum...).
Behandlungsablauf
Hormonelle Stimulation der Eierstöcke
Eine IVF- (In-Vitro-Fertilisation) oder ICSI-Behandlung (Intrazytoplasmatische Spermieninjektion) wird, bis auf wenige Ausnahmen, nach hormoneller Stimulation der Eierstöcke durchgeführt.
Ziel einer Hormontherapie ist es, mehrere Follikel (Eibläschen) auf beiden Eierstöcken zeitgleich heranwachsen zu lassen, um mehrere befruchtungsfähige Eizellen zu gewinnen.
Eine Vorbereitungsphase ("Down Regulation") soll den Körper auf die eigentliche Stimulation einstimmen, in dem die körpereigene Hormonproduktion bzw. -ausschüttung unterdrückt wird. Diese sogenannte "Down Regulation" kann entweder durch tägliche Injektionen unter die Haut (subcutan) oder orale Einnahme bestimmter Medikamente erfolgen. Dies hat den Vorteil, dass die Stimulationsphase von außen besser steuerbar wird.
Zur anschließenden Stimulation der Eierstöcke (Ovarien) werden FSH (follikelstimulierendes Hormon) und LH (luteinisierendes Hormon) in ihrer Reinform oder als Kombinationspräparat verwendet. Während der Hormonbehandlung wird täglich, immer zur selben Tageszeit, eine bestimmte Menge dieser Hormone (abhängig von Alter, Gewicht etc.) in Form von subcutanen Injektionen verabreicht. Die Anwendung dieser Medikamente wird zu Beginn der Behandlung genau erklärt und demonstriert und kann von der Patientin selbst oder vom Partner durchgeführt werden, wodurch keine täglichen Arztbesuche notwendig sind.
Durch engmaschige Ultraschalluntersuchungen wird nun die Anzahl der Eibläschen, deren Wachstumsverlauf und der Aufbau der Gebärmutterschleimhaut genau beobachtet. Haben die Eibläschen eine bestimmte Größe erreicht, wird der Eisprung durch die Verabreichung des Hormones hCG (humanes Choriongonadotropin) medikamentös ausgelöst. Damit kann der optimale Zeitpunkt, kurz vor dem Eisprung, für die Eizellentnahme festgelegt werden.
Die Eizellentnahme
36 Stunden nach der "eisprungauslösenden Spritze" werden die Eizellen transvaginal (durch die Scheide) ultraschallgezielt entnommen. Mit einer Nadel werden die Eibläschen unter Ultraschallsicht fokussiert, punktiert und die Follikelflüssigkeit samt der darin enthaltenen Eizelle abgesaugt.
Anschließend werden die Eizellen unter mikroskopischer Sicht aus dieser Flüssigkeit isoliert, in ein spezielles Nährmedium überführt und in einem Brutschrank bei 37°C inkubiert.
Die Follikelpunktion dauert durchschnittlich 5–15 Minuten, abhängig von der Anzahl der Eibläschen. Um den Eingriff zu erleichtern, erhalten unsere Patientinnen eine Kombination aus Schlaf- und Schmerzmittel. Die Follikelpunktion erfolgt ambulant und es ist lediglich eine Beobachtungszeit von 1 bis 2 Stunden in unseren Ruheräumen notwendig.
Die Samengewinnung
Die Samengewinnung erfolgt durch Masturbation nach 2–3-tägiger Karenz (kein Samenerguss) am Tag der Eizellentnahme. Dies ist "auf Befehl" oder unter Zeitdruck und Stress nicht immer leicht, daher besteht in Ausnahmefällen auch die Möglichkeit, die Samenprobe von zuhause mitzubringen, wobei zu beachten ist, dass der Zeitraum zwischen Samengewinnung und Abgabe der Samenprobe im Institut zwei Stunden nicht überschreiten darf.
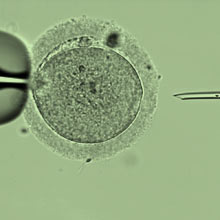
Die Befruchtung – Methode ICSI
Die Befruchtung der entnommenen Eizellen erfolgt noch am selben Tag. Das Prinzip der ICSI-Methode liegt darin, dass der Befruchtungsvorgang mittels einer Mikromanipulation unter einem speziellen Mikroskop "nachgeahmt" wird. Die Eizelle wird dafür mit einer Glaspipette fixiert und ein Spermium wird mit einer feinen Hohlnadel direkt in die Eizelle eingebracht. Am nächsten Tag wird unter mikroskopischer Sicht kontrolliert, wie viele der Eizellen tatsächlich Zeichen einer stattgefundenen Fertilisierung (zwei Vorkerne = Pronuclei und zwei Polkörper) aufweisen.
Der Embryotransfer
2–5 Tage nach der Befruchtung werden 2–3 Embryonen mit Hilfe eines dünnen flexiblen Kunststoffschlauches (Katheter) unter Ultraschallsicht in die Gebärmutter eingebracht.
An welchem Tag nun der Embryotransfer stattfindet, ist abhängig von der Anzahl der befruchteten Eizellen. Sind 1–4 Eizellen befruchtet, werden diese meist 2–3 Tage nach der Punktion wieder in die Gebärmutter eingesetzt. Während dieser Zeit werden die Embryonen täglich in ihrer Entwicklung (Zellteilung) beobachtet und nach bestimmten Kriterien wie Zellteilungsrate und Regelmäßigkeit der Zellteilung beurteilt. Für den Transfer werden die qualitativ besten Embryonen ausgewählt.
Bei fünf oder mehr Embryonen wird ein Transfer am 5. Tag nach Befruchtung, ein sogenannter Blastozystentransfer, angestrebt. Ein Blastozyst ist das am weitesten entwickelte Embryonalstadium, das außerhalb des Körpers erzielt werden kann. Sind mehr als für den Embryotransfer vorgesehene qualitativ gute Embryonen vorhanden, können diese kyrokonserviert (in flüssigem Stickstoff eingefroren) werden.
Das Einbringen der Embryonen dauert nur wenige Minuten und verläuft im allgemeinen schmerzlos. Anschließend empfehlen wir unseren Patientinnen, sich 20–30 Minuten in unseren Ruheräumen zu entspannen.
Assisted Laser Hatching (AHL), "Schlüpfhilfe"
Die Eizelle bzw. der Embryo ist von einer festen Hülle umgeben, der sogenannten Zona pellucida. Wenn der Embryo im Laufe seiner Entwicklung das Blastozystenstadium erreicht, muss er aus dieser Hülle schlüpfen, um sich in der Gebärmutter einnisten zu können. Manchmal ist diese Hülle jedoch "verhärtet" oder überdurchschnittlich dick, was eine Einnistung erschwert oder sogar unmöglich macht. In diesen Fällen wird mittels Laser die Zona pellucida eingeritzt bzw. ausgedünnt, um dem heranwachsenden Embryo das "Schlüpfen" und somit auch die Einnistung zu erleichtern bzw. zu ermöglichen.
Einnistungsphase (Lutealphase)
Mit der Eizellentnahme beginnt die 2. Zyklushälfte, die sogenannte Gelkörperphase.
In dieser Phase wird die körpereigen Gelbkörperhormonproduktion medikamentös unterstützt, wodurch die Gebärmutterschleimhaut (Endometrium) auf die Einnistung des Embryos optimal vorbereitet wird. Die in der Lutealphase verwendeten Medikamente können in Form von intramusculären Depotspritzen, subcutanen Injektionen, Tablettenform oder als Vaginalzäpfchen verabreicht werden.
Zwei Wochen nach Befruchtung der Eizellen kann frühestmöglich eine Schwangerschaft durch Nachweis des Schwangerschaftshormons hCG im Blut oder im Harn erwiesen werden.
Bei nachgewiesener Schwangerschaft wird die Unterstützung der Lutealphase bis zur 12. Schwangerschaftswoche fortgesetzt.