Was unsere Patienten sagen
Hilfe bei wiederholten Fehlgeburten am WIF
 Ein großer Teil aller Schwangerschaften endet in einer Fehlgeburt (siehe Blog-Beitrag vom 1.4.2019) und etwa 1% aller Paare leidet an wiederholten Fehlgeburten. Diese sind definiert als drei oder mehr aufeinander folgende Aborte. Die möglichen Gründe sind vielfältig. Einerseits kommen mütterliche Faktoren wie eine überschießende Reaktion des Immun- oder Gerinnungssystems sowie hormonelle Probleme in Frage, welche am Wunschbaby Institut Feichtinger durch eine Spezialuntersuchung im Blut festgestellt werden können. Auch Veränderungen der Gebärmutter können zu wiederholten Fehlgeburten führen. Andererseits können genetische Veränderungen der Eltern, die auf den Embryo übertragen werden, sogenannten Translokationen zu einem Entwicklungsstopp des Embryos führen. Solche Translokationen können in 5- 10% aller Paare mit wiederholten Fehlgeburten gefunden werden und können mithilfe eines sogenannten Karyogramms beider Eltern diagnostiziert werden, welches in unserer Genetikabteilung durchgeführt wird. Mehr dazu in diesem Video.In bis zu 60% der Fälle kann jedoch kein Grund für eine wiederholte Fehlgeburt bei den Eltern gefunden werden (siehe: https://academic.oup.com/humrep/article/33/4/579/4930841). DDr. Feichtinger konnte hierbei in einer großen Studie zeigen, dass in einem Großteil der Fälle genetische Gründe beim Embryo für die wiederholten Fehlgeburten verantwortlich sind (siehe: https://www.fertstert.org/article/S0015-0282(16)62868-6/fulltext).Wir am Wunschbaby Institut Feichtinger helfen bei der Abklärung möglicher Ursachen der Fehlgeburten und Behandeln unsere Paare entsprechend, damit es nicht erneut zu Fehlgeburten kommt. Beim Vorliegen von mütterlichen Faktoren können diese oft mittels gezielter Medikamentengaben behandelt werden.Wenn keine Gründe bei den Eltern gefunden werden, kann trotzdem einerseits mit einem vorgegebene Medikamentenschema das Risiko einer Fehlgeburt reduziert werden, andererseits kann eine künstliche Befruchtung mit Präimplantationsdiagnostik erwogen werden um genetisch unauffällige Embryonen auszuwählen und so das Risiko einer erneuten Fehlgeburt stark zu minimieren. Mehr dazu in diesem Video.
Ein großer Teil aller Schwangerschaften endet in einer Fehlgeburt (siehe Blog-Beitrag vom 1.4.2019) und etwa 1% aller Paare leidet an wiederholten Fehlgeburten. Diese sind definiert als drei oder mehr aufeinander folgende Aborte. Die möglichen Gründe sind vielfältig. Einerseits kommen mütterliche Faktoren wie eine überschießende Reaktion des Immun- oder Gerinnungssystems sowie hormonelle Probleme in Frage, welche am Wunschbaby Institut Feichtinger durch eine Spezialuntersuchung im Blut festgestellt werden können. Auch Veränderungen der Gebärmutter können zu wiederholten Fehlgeburten führen. Andererseits können genetische Veränderungen der Eltern, die auf den Embryo übertragen werden, sogenannten Translokationen zu einem Entwicklungsstopp des Embryos führen. Solche Translokationen können in 5- 10% aller Paare mit wiederholten Fehlgeburten gefunden werden und können mithilfe eines sogenannten Karyogramms beider Eltern diagnostiziert werden, welches in unserer Genetikabteilung durchgeführt wird. Mehr dazu in diesem Video.In bis zu 60% der Fälle kann jedoch kein Grund für eine wiederholte Fehlgeburt bei den Eltern gefunden werden (siehe: https://academic.oup.com/humrep/article/33/4/579/4930841). DDr. Feichtinger konnte hierbei in einer großen Studie zeigen, dass in einem Großteil der Fälle genetische Gründe beim Embryo für die wiederholten Fehlgeburten verantwortlich sind (siehe: https://www.fertstert.org/article/S0015-0282(16)62868-6/fulltext).Wir am Wunschbaby Institut Feichtinger helfen bei der Abklärung möglicher Ursachen der Fehlgeburten und Behandeln unsere Paare entsprechend, damit es nicht erneut zu Fehlgeburten kommt. Beim Vorliegen von mütterlichen Faktoren können diese oft mittels gezielter Medikamentengaben behandelt werden.Wenn keine Gründe bei den Eltern gefunden werden, kann trotzdem einerseits mit einem vorgegebene Medikamentenschema das Risiko einer Fehlgeburt reduziert werden, andererseits kann eine künstliche Befruchtung mit Präimplantationsdiagnostik erwogen werden um genetisch unauffällige Embryonen auszuwählen und so das Risiko einer erneuten Fehlgeburt stark zu minimieren. Mehr dazu in diesem Video. Luftverschmutzung hat negative Auswirkungen auf menschliche Fortpflanzung
Seit Statistiken und Studien die erhöhten Abgaswerten bei Dieselfahrzeugen nachgewiesen haben, setzen sich Medien und Wissenschaft verstärkt mit der steigend schlechter werdenden Luftqualität auseinander. Besonders Stickstoffdioxid und Feinstaubwerte werden in europäischen Städten wiederholt überschritten. Dass dies einen Einfluss auf die menschliche Gesundheit hat, wurde bereits in mehreren Studien gezeigt. Besonders besorgniserregend sind diesbezüglich zwei soeben erschienene Studien aus den USA und China zum Thema Luftverschmutzung und Fruchtbarkeit. Eine der Studien hat den Einfluss von verschiedenen Luftschadstoffen auf die Schwangerschaftsraten nach künstlicher Befruchtung an 11 000 Patientinnen untersucht. Diese Studie konnte deutlich reduzierte Lebendgeburtenraten bei erhöhten Schwefeldioxid und Ozonwerten in der Luft nachweisen. Schwefeldioxid entsteht hauptsächlich durch die Industrie während Ozon heutzutage zu einem großen Teil von Kraftfahrzeugen stammt.Eine zweite Studie untersuchte den Einfluss von Stickstoffdioxidkonzentrationen und Fehlgeburten. Bei erhöhten Konzentrationen über 1 Woche konnten die Autoren eine 16%ige Steigerung der Fehlgeburtenrate feststellen. Stickstoffdioxid-Grenzwerte werden aufgrund von Dieselfahrzeugen in Europa wiederholt überschritten. In mehreren europäischen Städten wurden deshalb bereits Fahrverbote für Dieselautos erlassen.Aufgrund dieser Daten kann davon ausgegangen werden, dass die Luftverschmutzung einen wesentlichen Einfluss auf die Entstehung von neuem Leben hat und nicht nur auf die Gesundheit von Erwachsenen. Der Einfluss verschiedener Luftschadstoffe auf die Schwangerschaft sollte genauestens untersucht und entsprechende poltische Maßnahmen eingeführt werden, da gesundheitlich schädliche Auswirkung auf Folgegenerationen nicht auszuschließen sind. Quelle:Association between outdoor air pollution during in vitro culture and the outcomes of frozen–thawed embryo transfer,
Wang X, Cai J, Liu L, Jiang X, Li P, Sha A, Ren J
Human Reproduction, 2019, in PressAcute effects of air pollutants on spontaneous pregnancy loss: a case-crossover study.
Leiser CL, Hanson HA, Sawyer K, Steenblik J, Al-Dulaimi R, Madsen T, Gibbins K, Hotaling JM, Ibrahim YO, VanDerslice JA, Fuller M.
Fertil Steril. 2019 Feb;111(2):341-347
Frische Gurke trifft auf Karottenpower
Denn dieses knackige Gemüse ist besonders reich an Beta-Carotin, einer Vorstufe von Vitamin A, das die Produktion von Sexualhormonen unterstützt und die Gesundheit der Eizellen und Spermien verbessert. Darüber hinaus liefert die Karotte auch Antioxidantien wie Vitamin C und E, die die Zellen vor Schäden durch freie Radikale schützen und die Reproduktionsgesundheit stärken können.Dille ist reich an Folsäure, einem B-Vitamin, das bei Frauen die Entwicklung gesunder Eizellen fördern kann. Bei Männern kann Folsäure die Qualität der Spermien verbessern.Insbesondere dank der Salatgurke ist das ein kalorienarm es Rezept, was dazu beitragen kann, ein gesundes Körpergewicht zu erhalten. Ein gesundes Körpergewicht ist ein wichtiger Faktor für die Fruchtbarkeit bei beiden Geschlechtern.2 Mini Gurken und die Karotten längs mit einem Spar Schäler in Streifen hobeln, vermischen und etwas mit den Fingern kneten. 150g Joghurt dazugeben, das löst etwas die Struktur.2 EL Creme Fraiche, 1 Knoblauchzehe, Saft 1/2 Limette, Chiliflocken, 1-2 EL Honig beimengen. Alles gut durchmischen, mit Salz und Pfeffer abschmecken und mit 2-3 Zweige Dille schmücken.Fertig ist der wunderbar frische Salat. Ihr könnt dazu Baguette oder ein gesundes Weckerl genießen! Mahlzeit. Weitere leckere Rezepte und Ideen findet ihr unter:https://www.instagram.com/nellas_food/
Das WIF-Netzwerk als direkter Vorteil in Ihrer Behandlung
Im Rahmen der Kinderwunschbehandlung die oft mit großen Unsicherheiten verbunden ist, ist es gut zu wissen, dass ein großes Netzwerk an Experten für einen zur Verfügung steht. Das Wunschbaby Institut Feichtinger verfügt diesbezüglich über eine enge Kooperation mit ihren betreuenden Gynäkologen und Urologen. Diese Ärzte sind die primären Ansprechpartner, wenn es um die weitere Betreuung in der Schwangerschaft oder um eine eventuell eingetretene Fehlgeburt geht. Bei speziellen Fragestellungen kooperieren wir jedoch mit den namhaftesten Experten im In- und Ausland und verweisen unsere Kinderwunsch Patientinnen und Patienten nach direkter Rücksprache an diese Experten. Dadurch genießt die Patientin/der Patient eine koordinierte Betreuung und fühlt eine Sicherheit nicht nur durch unsere Expertise, sondern auch durch unser Netzwerk an Kooperationspartnern. Durch mehrere Klinikstandorte in Wien, Baden und Tulln wird den Paaren eine lange Anreise erspart und sie genießen überall dieselbe Behandlungsqualität.Diesbezüglich werden auch bei ausländischen Patientenpaaren gewisse Behandlungsschritte wie beispielsweise Ultraschalluntersuchungen vor Ort im Heimatland der Patientin durchgeführt und damit die Kooperation mit ausländischen Zuweisern gestärkt und für die Patientin die Behandlung durch einen kürzeren Aufenthalt angenehmer gestaltet. Im Tagesbetrieb wird in der Routinediagnostik mit großen, spezialisierten Laboranbietern und Pathologielaboren zusammengearbeitet welche eine schnelle und verlässliche Befundauswertung liefern können. Auch auf wissenschaftlicher Ebene wird mit internationalen Wissenschaftlern und mit international agierenden Firmen kooperiert. So werden multizentrische Studien von uns koordiniert und Symposien organisiert. Dadurch wird die Innovationskraft unserer Marke gestärkt und unterstrichen.Kinderwunsch & unmögliche Schwangerschaft
In dieser Podcast-Episode spricht Priv. Doz. DDr. Michael Feichtinger mit Mag. Julia Ecker über die Frage, wann eine Schwangerschaft medizinisch als unmöglich oder extrem schwierig gilt. Welche Faktoren machen eine natürliche Empfängnis unmöglich? Wann sind auch medizinische Maßnahmen nicht mehr erfolgversprechend? Erfahren Sie, welche anatomischen, hormonellen oder genetischen Gründe eine Schwangerschaft verhindern können und welche Optionen Paare in schwierigen Situationen dennoch haben.Lesen Sie mehr

IVF - In Vitro Fertilisation (Künstliche Befruchtung)
Was ist eine IVF und wie ist der Ablauf einer IVF?
Bei der IVF-Methode werden einige 100.000 Spermien jeweils zu einer Eizelle dazugegeben. Das beste Spermium sucht sich dabei den Weg in die Eizelle selbst.
Indikation
Bei einem Verschluss der Eileiter, bei Endometriose oder beim PCO-Syndrom und unter der Voraussetzung eines normalen Samenbefundes beim Mann ist in der künstlichen Befruchtung die konventionelle IVF Methode der Wahl.
Erfolgschancen
Die Chance mit Hilfe einer IVF-Behandlung schwanger zu werden liegt bei 30–40 Prozent pro Zyklus, abhängig von Alter des Patientenpaares, hormoneller Ausgangssituation, Grunderkrankungen (Diabetes mellitus, Bluthochdruck, ...) und Lifestylefaktoren (Übergewicht, Stress, Nikotinabusus, übermäßiger Alkoholkonsum, ...).
Wie IVF funktioniert
Eine IVF Behandlung erfolgt in der Regel in folgenden sieben Schritten:
- Hormonelle Stimulation der Eierstöcke
- Eizellentnahme
- Samengewinnung
- Die Befruchtung mittels IVF
- Der Embryotransfer
- Assisted Laser Hatching
- Einnistungsphase
1. Hormonelle Stimulation der Eierstöcke
Eine IVF- (In-Vitro-Fertilisation) oder ICSI-Behandlung (Intrazytoplasmatische Spermieninjektion) wird, bis auf wenige Ausnahmen, nach hormoneller Stimulation der Eierstöcke durchgeführt.
Ziel einer Hormontherapie ist es, mehrere Follikel (Eibläschen) auf beiden Eierstöcken zeitgleich heranwachsen zu lassen, um mehrere befruchtungsfähige Eizellen zu gewinnen.
Eine Vorbereitungsphase ("Down Regulation") soll den Körper auf die eigentliche Stimulation einstimmen, in dem die körpereigene Hormonproduktion bzw. -ausschüttung unterdrückt wird. Diese sogenannte "Down Regulation" kann entweder durch tägliche Injektionen unter die Haut (subcutan) oder orale Einnahme bestimmter Medikamente erfolgen. Dies hat den Vorteil, dass die Stimulationsphase von außen besser steuerbar wird.
Zur anschließenden Stimulation der Eierstöcke (Ovarien) werden FSH (follikelstimulierendes Hormon) und LH (luteinisierendes Hormon) in ihrer Reinform oder als Kombinationspräparat verwendet. Während der Hormonbehandlung wird täglich, immer zur selben Tageszeit, eine bestimmte Menge dieser Hormone (abhängig von Alter, Gewicht etc.) in Form von subcutanen Injektionen verabreicht.
Die Anwendung dieser Medikamente wird zu Beginn der Behandlung genau erklärt und demonstriert und kann von der Patientin selbst oder vom Partner durchgeführt werden, wodurch keine täglichen Arztbesuche notwendig sind.
Durch engmaschige Ultraschalluntersuchungen wird nun die Anzahl der Eibläschen, deren Wachstumsverlauf und der Aufbau der Gebärmutterschleimhaut genau beobachtet. Haben die Eibläschen eine bestimmte Größe erreicht, wird der Eisprung durch die Verabreichung des Hormones hCG (humanes Choriongonadotropin) medikamentös ausgelöst. Damit kann der optimale Zeitpunkt, kurz vor dem Eisprung, für die Eizellentnahme festgelegt werden.
2. Die Eizellentnahme
36 Stunden nach der "eisprungauslösenden Spritze" werden die Eizellen transvaginal (durch die Scheide) ultraschallgezielt entnommen. Mit einer Nadel werden die Eibläschen unter Ultraschallsicht fokussiert, punktiert und die Follikelflüssigkeit samt der darin enthaltenen Eizelle abgesaugt.
Anschließend werden die Eizellen unter mikroskopischer Sicht aus dieser Flüssigkeit isoliert, in ein spezielles Nährmedium überführt und in einem Brutschrank bei 37°C inkubiert.
Die Follikelpunktion dauert durchschnittlich 5–15 Minuten, abhängig von der Anzahl der Eibläschen. Um den Eingriff zu erleichtern, erhalten unsere Patientinnen eine Kombination aus Schlaf- und Schmerzmittel. Die Follikelpunktion erfolgt ambulant und es ist lediglich eine Beobachtungszeit von 1 bis 2 Stunden in unseren Ruheräumen notwendig.
3. Die Samengewinnung
Die Samengewinnung erfolgt durch Masturbation nach 2–3-tägiger Karenz (kein Samenerguss) am Tag der Eizellentnahme. Dies ist "auf Befehl" oder unter Zeitdruck und Stress nicht immer leicht, daher besteht in Ausnahmefällen auch die Möglichkeit, die Samenprobe von zuhause mitzubringen, wobei zu beachten ist, dass der Zeitraum zwischen Samengewinnung und Abgabe der Samenprobe im Institut zwei Stunden nicht überschreiten darf.
4. Die Befruchtung - Methode Konventionelle IVF
Die Befruchtung der entnommenen Eizellen erfolgt noch am selben Tag.
Dazu werden die Spermien, nach einer speziellen Aufbereitungstechnik, mit den Eizellen in einem Schälchen zusammengebracht. Der Befruchtungsvorgang erfolgt auf "natürliche" Art und Weise.
Am nächsten Tag wird unter mikroskopischer Sicht kontrolliert, wie viele der Eizellen tatsächlich Zeichen einer stattgefundenen Fertilisierung (zwei Vorkerne = Pronuclei und zwei Polkörper) aufweisen.
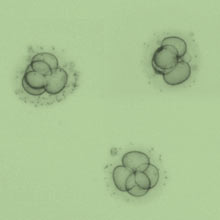
5. Der Embryotransfer
2–5 Tage nach der Befruchtung werden 2–3 Embryonen mit Hilfe eines dünnen flexiblen Kunststoffschlauches (Katheter) unter Ultraschallsicht in die Gebärmutter eingebracht.
An welchem Tag nun der Embryotransfer stattfindet, ist abhängig von der Anzahl der befruchteten Eizellen. Sind 1–4 Eizellen befruchtet, werden diese meist 2–3 Tage nach der Punktion wieder in die Gebärmutter eingesetzt. Während dieser Zeit werden die Embryonen täglich in ihrer Entwicklung (Zellteilung) beobachtet und nach bestimmten Kriterien wie Zellteilungsrate und Regelmäßigkeit der Zellteilung beurteilt. Für den Transfer werden die qualitativ besten Embryonen ausgewählt.
Bei fünf oder mehr Embryonen wird ein Transfer am 5. Tag nach Befruchtung, ein sogenannter Blastozystentransfer, angestrebt. Ein Blastozyst ist das am weitesten entwickelte Embryonalstadium, das außerhalb des Körpers erzielt werden kann. Sind mehr als für den Embryotransfer vorgesehene qualitativ gute Embryonen vorhanden, können diese kyrokonserviert (in flüssigem Stickstoff eingefroren) werden.
Das Einbringen der Embryonen dauert nur wenige Minuten und verläuft im allgemeinen schmerzlos.
Anschließend empfehlen wir unseren Patientinnen, sich 20–30 Minuten in unseren Ruheräumen zu entspannen.
6. Assisted Laser Hatching (ALH), "Schlüpfhilfe"
Die Eizelle bzw. der Embryo ist von einer festen Hülle umgeben, der sogenannten Zona pellucida. Wenn der Embryo im Laufe seiner Entwicklung das Blastozystenstadium erreicht, muss er aus dieser Hülle schlüpfen, um sich in der Gebärmutter einnisten zu können. Manchmal ist diese Hülle jedoch "verhärtet" oder überdurchschnittlich dick, was eine Einnistung erschwert oder sogar unmöglich macht. In diesen Fällen wird mittels Laser die Zona pellucida eingeritzt bzw. ausgedünnt, um dem heranwachsenden Embryo das "Schlüpfen" und somit auch die Einnistung zu erleichtern bzw. zu ermöglichen.
7. Einnistungsphase (Lutealphase)
Mit der Eizellentnahme beginnt die 2. Zyklushälfte, die sogenannte Gelkörperphase.
In dieser Phase wird die körpereigen Gelbkörperhormonproduktion medikamentös unterstützt, wodurch die Gebärmutterschleimhaut (Endometrium) auf die Einnistung des Embryos optimal vorbereitet wird. Die in der Lutealphase verwendeten Medikamente können in Form von intramusculären Depotspritzen, subcutanen Injektionen, Tablettenform oder als Vaginalzäpfchen verabreicht werden.
Zwei Wochen nach Befruchtung der Eizellen kann frühestmöglich eine Schwangerschaft durch Nachweis des Schwangerschaftshormons hCG im Blut oder im Harn erwiesen werden.
Bei nachgewiesener Schwangerschaft wird die Unterstützung der Lutealphase bis zur 12. Schwangerschaftswoche fortgesetzt.