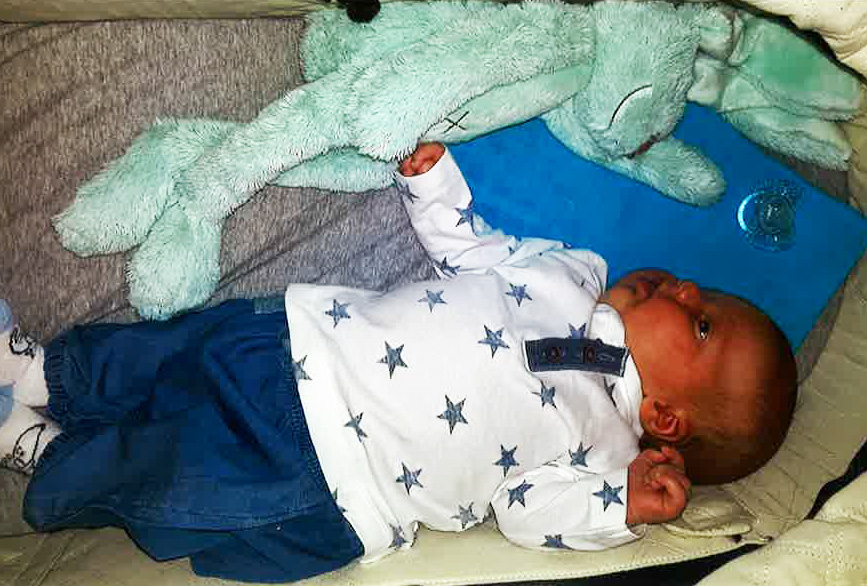
Was unsere Patienten sagen
Studie bestätigt: Mutter werden kann „ansteckend“ sein
Kürzlich berichteten weltweit Medien von einer Geburtenklinik in den USA an der 9 Krankenschwestern gleichzeitig schwanger wurden. Auch viele UnternehmerInnen in Österreich haben den Eindruck, dass ihre Firmen zeitweise regelrecht „vom Storch heimgesucht“ werden. Tatsächlich kann eine Schwangerschaft unter Kolleginnen „ansteckend“ sein, wie eine kürzlich erschienene holländisch-deutsche Studie aufzeigt. Die Studie an über 600.000 HolländerInnen konnte den starken Effekt auf die Schwangerschaftsrate von Frauen ausmachen, wenn in den letzten 24 Monaten eine Kollegin schwanger wurde. Auch die Größe der Firma hatte diesbezüglich einen Einfluss. Aus eigener Erfahrung sehen wir, dass dieser Effekt besonders bei Frauen in größeren Firmen mit ausgeprägten sozialen Interaktionen zu sehen ist – gerade das Beispiel der Geburtenstation mit mehreren Ärztinnen/Hebammen die hier eng zusammenarbeiten ist nicht überraschend.Die Schwangerschaft einer Kollegin hat laut dieser Studie einen ähnlich stark positiven und unmittelbaren Einfluss auf die eigene Schwangerschaftsrate wie die Schwangerschaft der eigenen Schwester. Besonders spannend ist jedoch, dass sogar das erweiterte Umfeld, also die schwangere Schwester einer Kollegin bzw. auch die schwangere Kollegin der eigenen Schwester sich zeitverzögert positiv auf die eigene Schwangerschaftswahrscheinlichkeit auswirkt. Ebenso wurde auch der Gegeneffekt beobachtet: Hatten gebärfähige Frauen in ihrem Umfeld wenig Berührung mit Geburten bekamen sie mit niedriger Wahrscheinlichkeit Kinder.Wählerische Eizellen: Die Rolle der Spermienauswahl in der Kinderwunschbehandlung
Diese „wählerischen“ Eizellen könnten erklären, warum manche Paare trotz guter medizinischer Befunde keinen Kinderwunsch auf natürlichem Weg erfüllen können. In diesem Beitrag beleuchten wir die faszinierenden Erkenntnisse der Studie, erklären das Konzept der „kryptischen Wahl“ der Eizelle und zeigen, wie moderne Kinderwunschbehandlungen wie die ICSI (Intrazytoplasmatische Spermieninjektion) helfen können, Hindernisse zu überwinden. Erfahren Sie, wie die Biologie der Eizelle Ihre Chancen auf eine Schwangerschaft beeinflussen kann.Die Reise der Spermien: Ein komplexer Weg
Die Befruchtung ist ein hochkomplexer Prozess, bei dem Millionen von Spermien durch die Gebärmutter und den Eileiter zur Eizelle gelangen müssen. Nur ein einziges Spermium – oder in seltenen Fällen wenige – schafft es, die Eizelle zu befruchten. Für eine erfolgreiche Befruchtung müssen die Spermien:· Ausreichend beweglich sein, um den Weg zur Eizelle zu meistern.· Eine optimale Form und Struktur aufweisen, um die Eizellmembran zu durchdringen.· Von der Eizelle „ausgewählt“ werden, wie neuere Forschungsergebnisse zeigen.Die Eizelle spielt eine aktive Rolle in diesem Prozess, indem sie Signale aussendet, die den Spermien den Weg weisen. Diese Signale helfen beispielsweise, die Spermien zum richtigen Eierstock (rechts oder links) zu lenken, sodass die Befruchtung nicht allein dem Zufall überlassen ist.Die „kryptische Wahl“ der Eizelle
Eine kürzlich veröffentlichte Studie hat gezeigt, dass Eizellen Spermien unterschiedlicher Männer unterschiedlich stark anziehen. In der Untersuchung wurde die Follikelflüssigkeit – die Flüssigkeit, die die Eizelle im Eierstock umgibt – von verschiedenen Frauen mit Samenproben verschiedener Männer in Kontakt gebracht. Die Ergebnisse sind erstaunlich:· Unterschiedliche Anziehung: Manche Samenproben wurden von der Follikelflüssigkeit einer Frau stark angezogen, während sie bei einer anderen Frau kaum eine Reaktion hervorriefen.· Unabhängigkeit von der Partnerwahl: Interessanterweise zeigte die Studie, dass die Eizellen keine Präferenz für die Spermien des Partners der Frau hatten. Die Anziehung war unabhängig von der Beziehung der Partnerin.· Genetische Kompatibilität: Die Forscher vermuten, dass die Eizelle durch diese „kryptische Wahl“ Spermien auswählt, die genetisch kompatibler sind. Die genauen Mechanismen hinter dieser Auswahl sind noch unklar, aber sie könnten eine evolutionäre Strategie sein, um die besten genetischen Voraussetzungen für den Nachwuchs zu sichern.Die Studie zeigte zudem, dass eine stärkere Anziehung zwischen Eizelle und Spermien mit höheren Befruchtungsraten und einer besseren Embryoqualität bei künstlicher Befruchtung einhergeht. Diese Erkenntnisse könnten erklären, warum manche Paare trotz guter medizinischer Befunde keine Schwangerschaft erzielen.Idiopathische Unfruchtbarkeit: Wenn die Ursache unklar bleibt
Bis zu 30 % der Kinderwunschpaare leiden an sogenannter idiopathischer Unfruchtbarkeit, bei der keine offensichtliche Ursache für die ausbleibende Schwangerschaft gefunden wird. Die „wählerischen“ Eizellen könnten hier eine Rolle spielen. In der Praxis beobachten wir immer wieder, dass es bei manchen Paaren zu einer unerklärlichen „Unverträglichkeit“ zwischen Eizelle und Spermien kommt. Dies kann sich zeigen durch:· Schlechte Befruchtungsraten bei IVF: Selbst wenn die Samenqualität gut ist, kommt es im Labor manchmal nicht zur Befruchtung.· Ausbleibende natürliche Schwangerschaft: Trotz regelmäßigem Geschlechtsverkehr und unauffälliger Diagnostik bleibt eine Schwangerschaft aus.Die „kryptische Wahl“ der Eizelle könnte erklären, warum bestimmte Spermien nicht erfolgreich befruchten, obwohl alle anderen Parameter normal erscheinen.Lösungen durch moderne Reproduktionsmedizin
Die Erkenntnisse über die selektive Anziehung der Eizellen eröffnen neue Perspektiven für die Kinderwunschbehandlung. Wenn die natürliche Befruchtung durch eine „Unverträglichkeit“ zwischen Eizelle und Spermien erschwert wird, bietet die Intrazytoplasmatische Spermieninjektion (ICSI) eine effektive Lösung.Bei der ICSI wird ein einzelnes Spermium direkt in die Eizelle injiziert, wodurch die Barriere der „kryptischen Wahl“ umgangen wird. Diese Methode ist besonders hilfreich bei:· Paaren mit idiopathischer Unfruchtbarkeit.· Geringer Samenqualität oder eingeschränkter Spermienbeweglichkeit.· Wiederholten fehlgeschlagenen IVF-Versuchen mit schlechter Befruchtungsrate.Die ICSI hat die Erfolgsraten in der Reproduktionsmedizin deutlich verbessert und ermöglicht vielen Paaren, trotz biologischer Hürden ihren Kinderwunsch zu erfüllen.Praktische Tipps für Paare mit Kinderwunsch
Die Erkenntnisse über die „wählerischen“ Eizellen verdeutlichen, wie komplex der Befruchtungsprozess ist. Hier sind einige Tipps, wie Sie Ihre Chancen auf eine Schwangerschaft optimieren können:· Frühzeitige Abklärung: Wenn eine Schwangerschaft ausbleibt, lassen Sie sich frühzeitig in einem Kinderwunschinstitut untersuchen. Moderne Diagnostik (z. B. Hormonanalysen, Ultraschall, Spermiogramm) kann mögliche Hindernisse aufdecken.· Gesunder Lebensstil: Eine ausgewogene Ernährung, regelmäßige Bewegung und der Verzicht auf Schadstoffe wie Nikotin oder Alkohol fördern die Fruchtbarkeit bei beiden Partnern.· Stressreduktion: Chronischer Stress kann die Fruchtbarkeit beeinträchtigen. Entspannungstechniken wie Yoga oder Meditation können helfen, die hormonelle Balance zu unterstützen.· Offene Kommunikation: Sprechen Sie mit Ihrem Partner und Ihrem Arzt über Ihre Sorgen und Erwartungen. Eine enge Zusammenarbeit mit Kinderwunschspezialisten ist der Schlüssel zum Erfolg.Die Zukunft der Kinderwunschbehandlung
Die Erkenntnisse über die „kryptische Wahl“ der Eizelle könnten die Reproduktionsmedizin revolutionieren, indem sie zu einer noch individuelleren Behandlung führen. Zukünftige Studien könnten klären, wie die genetische Kompatibilität zwischen Eizelle und Spermium genauer bestimmt werden kann, um die Auswahl der besten Embryonen für den Transfer zu optimieren. Im Wunschbaby Institut Feichtinger setzen wir auf modernste Technologien wie die ICSI, um Paaren mit idiopathischer Unfruchtbarkeit zu helfen, ihren Kinderwunsch zu erfüllen.Ihr Weg zum Wunschbaby
Die „wählerischen“ Eizellen zeigen, dass die Biologie der Befruchtung komplexer ist, als bisher angenommen. Doch mit modernen Behandlungsmethoden wie der ICSI können viele Hindernisse überwunden werden. Im Wunschbaby Institut Feichtinger begleiten wir Sie einfühlsam und kompetent auf Ihrem Weg, sei es durch präzise Diagnostik, individuelle Therapiepläne oder psychologische Unterstützung.Besuchen Sie unsere kostenlosen Infoabende
Erfahren Sie mehr über Ihre Möglichkeiten und lassen Sie sich individuell beraten! Besuchen Sie unsere kostenlosen Infoabende im Wunschbaby Institut Feichtinger in Baden, St. Pölten oder Wien. Unsere Kinderwunschspezialisten beantworten Ihre Fragen und erläutern Ihnen, wie wir Sie auf Ihrem Weg zum Wunschbaby unterstützen können.Jetzt unverbindlich anmelden
Lieber Prof. Feichtinger!
Ihnen und Ihrem tollen Team nochmals herzlichen Dank für die fürsorgliche Betreuung während einiger oft schwieriger Jahre! Liebe Grüße auch an Ihre Familie!Sehr geehrter Herr Prof. Feichtinger, sehr geehrtes Wunschbaby-Team!
Wir senden Ihnen allen schöne Grüße von unserem S.. Auf diesem Weg auch vielen herzlichen Dank für unser „Wunschbaby“ und ihre Betreuung während der Schwangerschaft! Familie P.Mit Yoga und dem WIF auf dem Weg zum ersehnten Familienglück
Der Kinderwunsch ist eine emotionale Reise, die oft von Stress, Unsicherheit und einer Vielzahl medizinischer und psychologischer Herausforderungen begleitet wird. In dieser Hinsicht kann Yoga einen entscheidenden Beitrag leisten. Viktoria Lobas bringt ihre langjährige Erfahrung ein, um Paaren eine unterstützende Begleitung auf dem Weg zu ihrem Wunschbaby zu ermöglichen. Yoga wirkt nicht nur auf physischer Ebene, sondern integriert auch gezielte Techniken, um den emotionalen und mentalen Stress, der oft mit dem Kinderwunsch verbunden ist, zu reduzieren. Yoga ermöglicht es, den Körper zu entspannen und Stress abzubauen, was nicht nur die allgemeine Gesundheit, sondern auch die Fruchtbarkeit positiv beeinflussen kann. Durch gezielte Atemübungen und Meditationstechniken unterstützt Yoga auch dabei, die emotionale Belastung zu bewältigen und die Selbstwahrnehmung zu stärken.Das Wunschbaby Institut Feichtinger, als Vorreiter in der Reproduktionsmedizin, erkennt die Bedeutung eines ganzheitlichen Ansatzes für Paare auf ihrem Weg zum ersehnten Familienglück. Die Kooperation mit Viktoria Lobas ist eine wertvolle Unterstützung in unserer Mission, Paaren nicht nur medizinische, sondern auch stressreduzierende Maßnahmen anzubieten. Yoga kann eine Schlüsselrolle dabei spielen, die körperliche und emotionale Balance zu fördern, was wiederum die Fruchtbarkeit positiv beeinflussen kann.Die Verbindung von Yoga und Kinderwunsch geht über physische Aspekte hinaus und integriert Achtsamkeit, Selbstliebe und Stressmanagement. Durch Yoga lernen Paare bzw. Frauen sich mit ihrem Körper zu verbinden, Stress loszulassen und in einen positiven, empfänglichen Zustand zu kommen. Dies kann nicht nur die Chancen einer erfolgreichen Empfängnis erhöhen, sondern auch den gesamten Weg zum ersehnten Familienglück unterstützen.Die Verbindung von Yoga und Kinderwunsch wird somit zu einem wichtigen Aspekt in der ganzheitlichen Betreuung von Paaren auf dem Weg zum ersehnten Familienglück. Mehr Infos über Viktoria unter viktorialobas.atLesen Sie mehr

ICSI – Intrazytoplasmatische Spermieninjektion
Im Gegensatz zur IVF wird bei dieser Methode ein Spermium ausgesucht und in die Eizelle injiziert.
Was steckt hinter den Begriffen IVF und ICSI?
Indikation
Eine intrazytoplasmatische Spermieninjektion ist dann indiziert, wenn ein schlechter Samenbefund beim Mann die Ursache für ungewollte Kinderlosigkeit darstellt.
Bei zu geringer Anzahl der Spermien, eingeschränkter Beweglichkeit und/oder erhöhtem Anteil an fehlgebildeter Spermien, ist eine Befruchtung auf „natürliche“ Weise nicht möglich und muss daher mittels Mikroinjektion unterstützt werden.
Erfolgschancen
Die Chance, mit Hilfe einer ICSI -Behandlung schwanger zu werden, liegt bei 30–40 Prozent pro Zyklus, abhängig von Alter des Patientenpaares, hormoneller Ausgangssituation, Grunderkrankungen (Diabetes mellitus, Bluthochdruck...), und Lifestylefaktoren (Übergewicht, Stress, Nikotinabusus, übermäßiger Alkoholkonsum...).
Behandlungsablauf
Hormonelle Stimulation der Eierstöcke
Eine IVF- (In-Vitro-Fertilisation) oder ICSI-Behandlung (Intrazytoplasmatische Spermieninjektion) wird, bis auf wenige Ausnahmen, nach hormoneller Stimulation der Eierstöcke durchgeführt.
Ziel einer Hormontherapie ist es, mehrere Follikel (Eibläschen) auf beiden Eierstöcken zeitgleich heranwachsen zu lassen, um mehrere befruchtungsfähige Eizellen zu gewinnen.
Eine Vorbereitungsphase ("Down Regulation") soll den Körper auf die eigentliche Stimulation einstimmen, in dem die körpereigene Hormonproduktion bzw. -ausschüttung unterdrückt wird. Diese sogenannte "Down Regulation" kann entweder durch tägliche Injektionen unter die Haut (subcutan) oder orale Einnahme bestimmter Medikamente erfolgen. Dies hat den Vorteil, dass die Stimulationsphase von außen besser steuerbar wird.
Zur anschließenden Stimulation der Eierstöcke (Ovarien) werden FSH (follikelstimulierendes Hormon) und LH (luteinisierendes Hormon) in ihrer Reinform oder als Kombinationspräparat verwendet. Während der Hormonbehandlung wird täglich, immer zur selben Tageszeit, eine bestimmte Menge dieser Hormone (abhängig von Alter, Gewicht etc.) in Form von subcutanen Injektionen verabreicht. Die Anwendung dieser Medikamente wird zu Beginn der Behandlung genau erklärt und demonstriert und kann von der Patientin selbst oder vom Partner durchgeführt werden, wodurch keine täglichen Arztbesuche notwendig sind.
Durch engmaschige Ultraschalluntersuchungen wird nun die Anzahl der Eibläschen, deren Wachstumsverlauf und der Aufbau der Gebärmutterschleimhaut genau beobachtet. Haben die Eibläschen eine bestimmte Größe erreicht, wird der Eisprung durch die Verabreichung des Hormones hCG (humanes Choriongonadotropin) medikamentös ausgelöst. Damit kann der optimale Zeitpunkt, kurz vor dem Eisprung, für die Eizellentnahme festgelegt werden.
Die Eizellentnahme
36 Stunden nach der "eisprungauslösenden Spritze" werden die Eizellen transvaginal (durch die Scheide) ultraschallgezielt entnommen. Mit einer Nadel werden die Eibläschen unter Ultraschallsicht fokussiert, punktiert und die Follikelflüssigkeit samt der darin enthaltenen Eizelle abgesaugt.
Anschließend werden die Eizellen unter mikroskopischer Sicht aus dieser Flüssigkeit isoliert, in ein spezielles Nährmedium überführt und in einem Brutschrank bei 37°C inkubiert.
Die Follikelpunktion dauert durchschnittlich 5–15 Minuten, abhängig von der Anzahl der Eibläschen. Um den Eingriff zu erleichtern, erhalten unsere Patientinnen eine Kombination aus Schlaf- und Schmerzmittel. Die Follikelpunktion erfolgt ambulant und es ist lediglich eine Beobachtungszeit von 1 bis 2 Stunden in unseren Ruheräumen notwendig.
Die Samengewinnung
Die Samengewinnung erfolgt durch Masturbation nach 2–3-tägiger Karenz (kein Samenerguss) am Tag der Eizellentnahme. Dies ist "auf Befehl" oder unter Zeitdruck und Stress nicht immer leicht, daher besteht in Ausnahmefällen auch die Möglichkeit, die Samenprobe von zuhause mitzubringen, wobei zu beachten ist, dass der Zeitraum zwischen Samengewinnung und Abgabe der Samenprobe im Institut zwei Stunden nicht überschreiten darf.
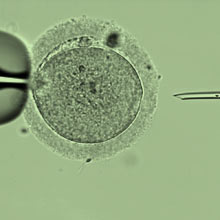
Die Befruchtung – Methode ICSI
Die Befruchtung der entnommenen Eizellen erfolgt noch am selben Tag. Das Prinzip der ICSI-Methode liegt darin, dass der Befruchtungsvorgang mittels einer Mikromanipulation unter einem speziellen Mikroskop "nachgeahmt" wird. Die Eizelle wird dafür mit einer Glaspipette fixiert und ein Spermium wird mit einer feinen Hohlnadel direkt in die Eizelle eingebracht. Am nächsten Tag wird unter mikroskopischer Sicht kontrolliert, wie viele der Eizellen tatsächlich Zeichen einer stattgefundenen Fertilisierung (zwei Vorkerne = Pronuclei und zwei Polkörper) aufweisen.
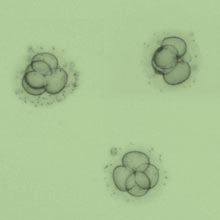
Der Embryotransfer
2–5 Tage nach der Befruchtung werden 2–3 Embryonen mit Hilfe eines dünnen flexiblen Kunststoffschlauches (Katheter) unter Ultraschallsicht in die Gebärmutter eingebracht.
An welchem Tag nun der Embryotransfer stattfindet, ist abhängig von der Anzahl der befruchteten Eizellen. Sind 1–4 Eizellen befruchtet, werden diese meist 2–3 Tage nach der Punktion wieder in die Gebärmutter eingesetzt. Während dieser Zeit werden die Embryonen täglich in ihrer Entwicklung (Zellteilung) beobachtet und nach bestimmten Kriterien wie Zellteilungsrate und Regelmäßigkeit der Zellteilung beurteilt. Für den Transfer werden die qualitativ besten Embryonen ausgewählt.
Bei fünf oder mehr Embryonen wird ein Transfer am 5. Tag nach Befruchtung, ein sogenannter Blastozystentransfer, angestrebt. Ein Blastozyst ist das am weitesten entwickelte Embryonalstadium, das außerhalb des Körpers erzielt werden kann. Sind mehr als für den Embryotransfer vorgesehene qualitativ gute Embryonen vorhanden, können diese kyrokonserviert (in flüssigem Stickstoff eingefroren) werden.
Das Einbringen der Embryonen dauert nur wenige Minuten und verläuft im allgemeinen schmerzlos. Anschließend empfehlen wir unseren Patientinnen, sich 20–30 Minuten in unseren Ruheräumen zu entspannen.
Assisted Laser Hatching (AHL), "Schlüpfhilfe"
Die Eizelle bzw. der Embryo ist von einer festen Hülle umgeben, der sogenannten Zona pellucida. Wenn der Embryo im Laufe seiner Entwicklung das Blastozystenstadium erreicht, muss er aus dieser Hülle schlüpfen, um sich in der Gebärmutter einnisten zu können. Manchmal ist diese Hülle jedoch "verhärtet" oder überdurchschnittlich dick, was eine Einnistung erschwert oder sogar unmöglich macht. In diesen Fällen wird mittels Laser die Zona pellucida eingeritzt bzw. ausgedünnt, um dem heranwachsenden Embryo das "Schlüpfen" und somit auch die Einnistung zu erleichtern bzw. zu ermöglichen.
Einnistungsphase (Lutealphase)
Mit der Eizellentnahme beginnt die 2. Zyklushälfte, die sogenannte Gelkörperphase.
In dieser Phase wird die körpereigen Gelbkörperhormonproduktion medikamentös unterstützt, wodurch die Gebärmutterschleimhaut (Endometrium) auf die Einnistung des Embryos optimal vorbereitet wird. Die in der Lutealphase verwendeten Medikamente können in Form von intramusculären Depotspritzen, subcutanen Injektionen, Tablettenform oder als Vaginalzäpfchen verabreicht werden.
Zwei Wochen nach Befruchtung der Eizellen kann frühestmöglich eine Schwangerschaft durch Nachweis des Schwangerschaftshormons hCG im Blut oder im Harn erwiesen werden.
Bei nachgewiesener Schwangerschaft wird die Unterstützung der Lutealphase bis zur 12. Schwangerschaftswoche fortgesetzt.

 Erstberatung
Erstberatung